骨粗鬆症とは
骨が何らかの原因によって脆弱し、それによって骨が折れやすくなってしまう状態にあるのが骨粗鬆症です。骨の中には、骨梁と呼ばれる柱状の組織が存在し、これが骨を中から支えているわけですが、この骨梁が細くなるなどして、中身がスカスカになっています。
なお骨が脆くなることで何かしらの自覚症状が出るということはありません。多くの患者さんは、わずかな衝撃で骨折するなどして、発症に気づくようになります。
骨粗鬆症財団のセルフチェックを行ってみましょう。
診断基準は骨塩定量を測定して、以下のフローチャートに従って行われます。
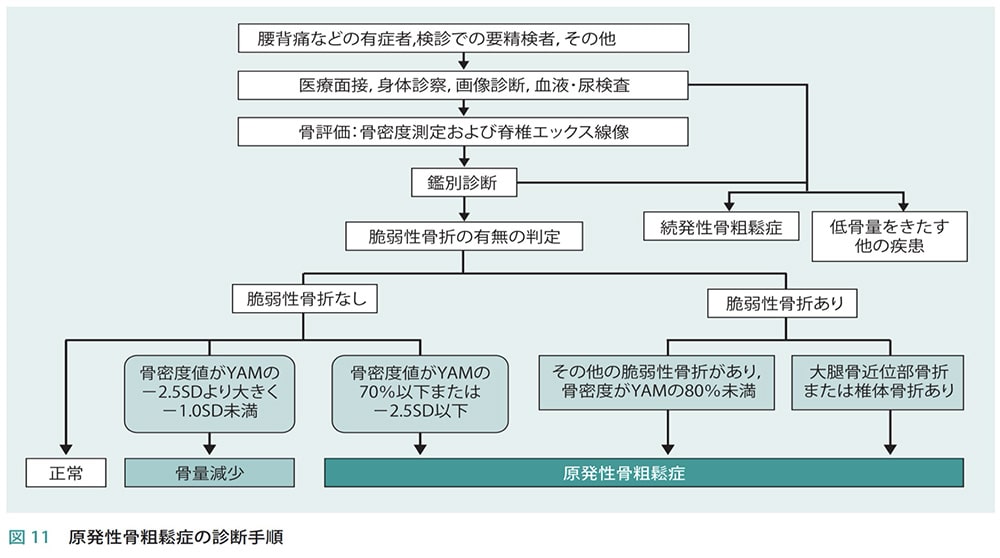
原発性骨粗鬆症と続発性骨粗鬆症
発症の原因に関しては、主に2つあるとされています。ひとつは原発性骨粗鬆症です。これは、特定の疾患によって発症するものではなく、閉経や加齢、日頃の生活習慣によって引き起こされます。
閉経後骨粗鬆症は、女性ホルモンの一種であるエストロゲンの著しい分泌低下によるものです。骨は常に新陳代謝によって新しい骨が作られています。それにあたっては、骨を壊す働きをする破骨細胞と新しい骨を作るとされる骨芽細胞がうまくバランスをとることで新しい骨が形成されていきます。このエストロゲンには、破骨細胞の動きを抑制させる働きがあります。分泌されないとなれば、そのスピードは早まるようになって、バランスが崩れ、骨の内部がスカスカになってしまうというタイプです。ちなみに日本人女性の平均閉経年齢は50.5歳で、45~55歳の更年期世代から上の女性に同疾患はよく見受けられます。
また男女関係なく、人は年をとると腸などでのカルシウム吸収能力が低下していくなどします。これらがきっかけとなって発症するのが加齢性骨粗鬆症です。また若い世代でも栄養不足であれば発症することもあります。
もうひとつのタイプは、特定の病気や薬物の影響で発症する続発性骨粗鬆症もあります。原因疾患としては、副甲状腺機能亢進症をはじめ、甲状腺機能亢進症やクッシング症候群等の内分泌疾患、関節リウマチなどが挙げられます。このほかステロイド薬の長期投与によって発症することもあります。
主な症状について
骨折しやすくなること以外の症状というのは現れにくいです。ただ体の重みに骨が耐えられなくなった場合、背骨などで圧迫骨折が起きると背中や腰に痛みを訴えることがあります。また身長が縮む、姿勢が悪くなるということがあります。なお骨粗鬆症の患者さんの骨折しやすい部位としては、手首、肋骨、腕の付け根、背中(脊椎)、太ももの付け根(大腿骨頚部)などがあります。
検査について
骨粗鬆症が疑われる場合、骨の強度を調べるための検査として骨密度検査があります。そもそも骨密度とは、単位面積あたりの骨量のことをいいます。また骨量とは骨の中に含まれるミネラルの量のことです。これを測定していきます。その方法としては、DXA法、MD法、超音波法があります。その中でも精度が高い、被ばく量が少ないということもあり、DXA法が用いられることも多いです。
当院の検査は、大きな病院と同じDEXA法という非常に精度の高い技術を使用しています。
”ひじから手首まで”の部分で測定するため、お着替えも不要で、5分ほどで終わります。
YAM値(20~44歳の若年成人の方々の平均とされる骨密度の値)の70%以下の数値である(脆弱性骨折がない場合)と判定されると骨粗鬆症と診断されます。
そのほかにも、圧迫骨折などを調べるためのX線撮影(レントゲン)、別の疾患の可能性の有無を確認するための血液検査などを行うこともあります。
治療について
骨粗鬆症は、骨の生活習慣病とも呼ばれるもので、まずは日頃のライフスタイルを見直します。例えば、食事面ではカルシウム(1日800mg)をはじめ、カルシウムの吸収促進や骨を強くさせる働きをする、ビタミンDやKといったものが多く含まれる食品をとるなどしていきます。また骨を丈夫にするためには、ある程度は骨に負荷をかける必要があるので運動も行います。内容としては、そこまで激しい量は必要としませんが、軽度なジョギングやウォーキング等の有酸素運動、転倒防止のための体幹トレーニングなどは欠かせません。
散歩や一分間片足立ち運動、日光浴(15―30分程度)をすること、杖をついたりして転ばないように注意することも大切です。
また上記に併行して薬物療法も行っていきます。種類としては、骨の新陳代謝の際に古い骨を壊していく破骨細胞の働きを抑制する効果がある骨吸収抑制薬(ビスホスホネート、デノスマブ、SERM 等)のほか、新しい骨の形成を促進させる骨形成促進薬(PTH 等)が使われます。そのほか、ビタミンD製剤やカルシウム製剤などを使用します。
当クリニックでは患者さんの年齢や検査にそってカスタマイズした治療を提供します。