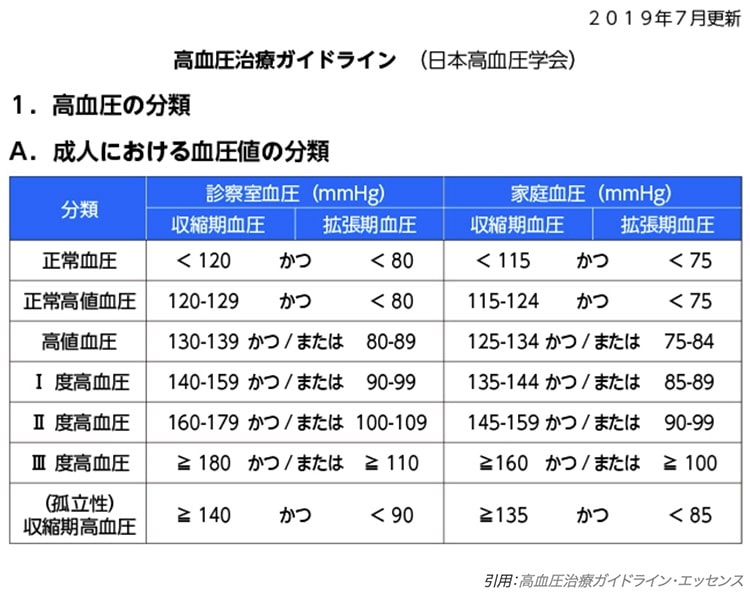
診断基準は以下になります。
| 分類 | 診察室 血圧(mmHg) |
家庭 血圧(mmHg) |
||
|---|---|---|---|---|
| 収縮期 血圧 |
拡張期 血圧 |
収縮期 血圧 |
拡張期 血圧 |
|
| 正常 血圧 |
< 120かつ< 80
|
< 115かつ< 75
|
||
| 正常 高値 血圧 |
120-129かつ< 80
|
115-124かつ< 75
|
||
| 高値 血圧 |
130-139かつ/または80-89
|
125-134かつ/または75-84
|
||
| I度 高血圧 |
140-159かつ/または90-99
|
135-144かつ/または85-89
|
||
| II度 高血圧 |
160-179かつ/または100-109
|
145-159かつ/または90-99
|
||
| III度 高血圧 |
≧180かつ/または≧110
|
≧160かつ/または≧100
|
||
| (孤立性) 収縮期 高血圧 |
≧140かつ< 90
|
≧135かつ< 85
|
||
引用:高血圧治療ガイドライン・エッセンス
高血圧とは
血液は心臓から血管を通して、各器官へと送り出されています。その際に血管壁に加わる圧力のことを血圧といいます。この圧力が必要以上に高い状態にあると判定されると高血圧と診断されます。
その数値に関してですが、外来時の血圧測定で、収縮期血圧(最高血圧)が140mmHg以上、もしくは拡張期血圧(最低血圧)が90mmHg以上の場合としています。ちなみにご家庭で血圧を測定したのであれば、収縮期血圧が135 mmHg以上、拡張期血圧が85
mmHg以上で高血圧が疑われます。
なお高血圧の患者さんの大半は、自覚症状がみられません。そのため、多くは放置状態を続けることになります。ただその間も、高血圧であれば心臓から余分な負荷をかけて血液が血管に向けて送られます。これが血管を傷つけ、動脈硬化を促進させます。さらに無治療が続けば、血管の肥厚化や内部の脆弱化が進み、血流が悪化したり、血管閉塞したりします。これによって、
脳血管障害(脳梗塞、脳出血、くも膜下出血)、心臓病(心筋梗塞、心不全
等)、腎障害(腎硬化症、腎不全 等)といった生命にも影響する合併症がみられることもあります。
発症の原因は主に2つあります。ひとつは本態性高血圧と呼ばれるもので、これは原因が特定できないとされる高血圧ですが、遺伝や生活習慣の乱れが影響しているのではないかといわれています。ちなみに日本人の全高血圧患者さんの8~9割が本態性高血圧です。もうひとつは二次性高血圧です。これは、別の病気に罹患しているなど、原因がはっきりしている高血圧になります。この場合、腎臓(腎実質性高血圧、腎血管性高血圧)や内分泌(原発性アルドステロン症、クッシング症候群、甲状腺機能低下症
等)などの疾患、薬剤の影響といったものがあります。
二次性高血圧にもかかわらず、本態性高血圧として治療されている患者さんも少なくないと思われます。
治療目標について
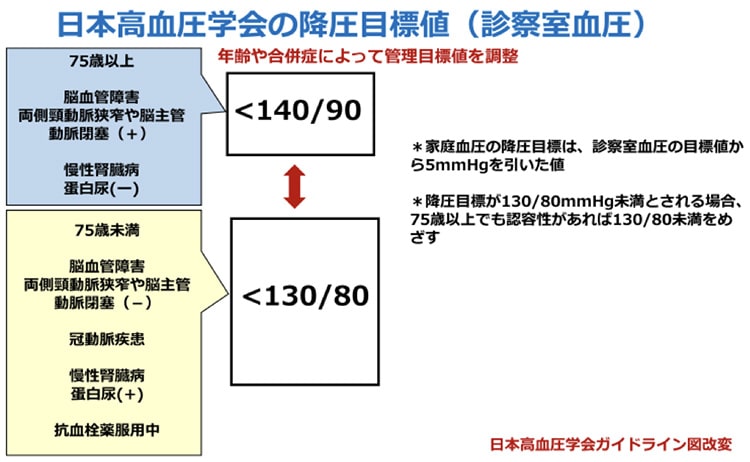
新しい2025年の高血圧治療ガイドラインでは、診察室血圧140/90以下で家庭血圧であれば135/85を高血圧の基準とされています。治療目標は患者さんの背景によらず、診察室血圧130/80、家庭血圧125/75未満と統一されました。従来は生活習慣の改善で血圧の経過を見てから薬物療法となっていましたが、今回のガイドラインの改訂で、早期の薬物治療の投与が推奨されています。
ただ、ガイドラインは目標値ではありますが、薬を闇雲に使うのではなく、各々の患者さんに合わせて治療を行って行くことが大切です。合併症の有無は治療を考慮する上での重要な因子です。脳血管障害や心筋梗塞あるいは蛋白尿を伴う慢性腎臓病であるということは、その患者さんの体に既に変化が起きているからです。
特に蛋白尿は毛細血管レベルの細い血管障害と関連することが想定されます。このような合併症で治療を変えることは多くの患者さんの平均値の血圧や血糖値と比べる治療法でなく、患者さんの個別な治療法ということが出来ます。ご本人に合併症のある方はリスクを十分説明し薬物療法を開始します。家族歴も遺伝的な素因を考える上で重要です。
健康診断の数値を経時的に見ていくことが大切です。
治療について
高血圧を治癒させるのは困難です。治療の目的は、血圧をコントロールし、合併症のリスクをできるだけ低減させていくといった内容になります。
まずは日頃の生活習慣を見直します。とくに食事療法が大切で、1日の塩分摂取量を6g未満とします。日本人の塩分摂取量の平均は10g未満なので、なかなか難しいですが、味付けを工夫するなどしていきます。栄養バランスのとれた食事メニューに努めるほか、カリウムを多く含む食品(野菜、果物
等)を摂取し、尿と一緒に塩分を体外へ排出していきます。さらに肥満の方は、それだけで心臓に負担をかけるので、適正体重を目標に減量も必要です。私たちのクリニックでは尿検査から患者さんの塩分摂取量を計算し、カスタマイズした治療を提案します。
また運動をすることは、血管を拡張させ、血流を良くさせる効果が期待できます。そのため日常生活に取り入れます。ただ激しい運動は必要なく、息が弾む程度の有酸素運動(軽度なジョギング 等)を30分以上行いますが、できるだけ毎日行うようにして下さい。
上記だけでは、血圧のコントロールが困難であれば、薬物療法も併行していきます。種類としては、ARB、ACE阻害薬、カルシウム拮抗薬、利尿薬、β遮断薬などがあります。処方につきましては、患者さんの高血圧の状態によって、ひとつのお薬で済むこともあれば、複数を組み合わせて用いられることもあります。なお服用に関しては、必ず医師の指示に従って下さい。下図のような薬の使い方がガイドラインで提唱されています(日経メディカルより)。