糖尿病とは
糖尿病は、血液中のブドウ糖の濃度(血糖値)が多くなりすぎる病気です。初期には症状がほとんどありませんが、進行すると動脈硬化が進み、脳卒中や虚血性心疾患になりやすくなります。また3大合併症として、網膜症、腎症、神経障害があり、失明や透析につながる病気です。食事によって腸から吸収されたブドウ糖は、血液の中に入ります。すると、すぐにすい臓(膵臓)からインスリンというホルモンが分泌されます。インスリンは、ブドウ糖が体中のいろいろな細胞に入るための役割をもっており、インスリンがないとブドウ糖は細胞に入ることができません。インスリンが足りないと細胞はブドウ糖を利用できず、働くことができなくなります。糖尿病では、ブドウ糖が細胞に入ることができにくく、血液中にブドウ糖があふれかえってしまい、血糖値がいつも高い状態になります。
診断基準は以下になります。
①血糖値の数値:早朝空腹時血糖値が126mg/dL以上、もしくは75g経口ブドウ糖負荷試験(OGTT)2時間値が200mg/dL以上、あるいは随時血糖値が200mg/dL以上
②HbA1cの数値:6.5%以上
- ①と②ともに該当すれば、糖尿病と診断。①もしくは②のどちらかのみ該当では「糖尿病型」と判定され、再検査を実施。その結果も「糖尿病型」であれば、糖尿病と診断。
細胞に入るとエネルギー源として役に立つブドウ糖ですが、血液の中では、血管を破壊して動脈硬化を起こすようになります。特に脳や心臓の血管が被害を受けやすく、脳卒中や心筋梗塞の原因となります。また、目の網膜や腎臓、神経を傷害し、「3大合併症」と呼ばれる糖尿病網膜症、糖尿病性腎症、糖尿病神経障害を引き起こします。失明や透析のほか、壊疽(足に血液が行き渡らず、切断する必要が生じる病気)、認知症など、大きな障害につながります。しかし、糖尿病は、初期にはほとんど症状がありません。症状が出たときには、糖尿病が進行してしまっていることが多いのです。血糖値とHbA1cの数値を調べることで発症の有無がわかるようになります。以下のフローチャートに沿って診断されます。
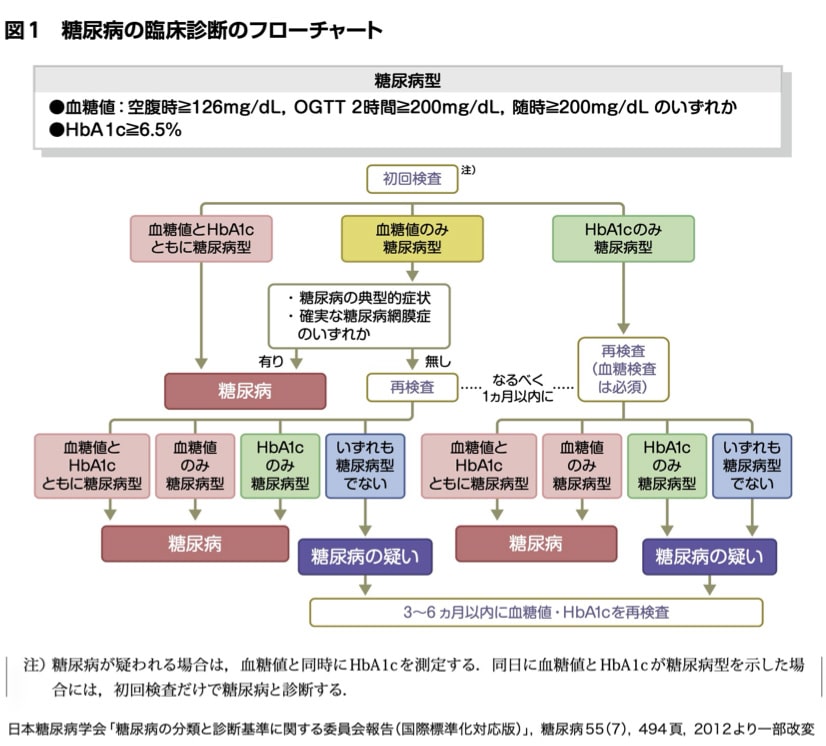
糖尿病の分類について
糖尿病は①1型、②2型、③その他の特定の機序・疾患によるもの、④妊娠糖尿病に分類されます。
糖尿病は、いくつかのタイプに分かれますが、日本人の全糖尿病患者さんの9割以上の方が2型糖尿病になります。これは、遺伝的要因や肥満、日頃の生活習慣(過食、運動不足、ストレス 等)によって引き起こされる糖尿病です。この場合、膵臓は疲弊しており、インスリンの分泌が不足、もしくは量が充分でも効きが悪い状態(インスリン抵抗性)となっています。
- 1型糖尿病
- インスリンを合成・分泌する膵島の細胞の破壊により、 インスリンがほとんど分泌されない。
- 2型糖尿病
- インスリンの分泌量が不足していたり、分泌のタイミングが遅れたりする。また、インスリンが効きにくい(インスリン抵抗性)ためインスリン作用が低下する。
- その他の特定の機序、
疾患によるもの - 遺伝子として遺伝子異常が確認されたもの、膵臓病(膵炎、膵臓がんなど)、内分泌疾患(ホルモンの病気)、肝臓病(肝炎など)、 薬剤や化学物質によるもの、感染症などが原因で起こる糖尿病。
- 妊娠糖尿病
- 妊娠中に初めて発見または発症した、糖尿病に至っていない糖代謝異常
症状について
糖尿病は、自覚症状の出にくい病気で発症初期は気づきにくいです。ただ病状がある程度まで進行するようになれば、喉が異常に渇く、多飲・多尿、疲れやすい、体重減少などの症状が現れるようになります。 また高血糖を持続させることは、血管障害のリスクを上昇させ、以下の合併症を起こすようになります。
糖尿病腎症
糖尿病腎症は、高血糖により、腎臓にある非常に細い血管がむしばまれていく合併症です。進行すると、老廃物を尿として排泄する腎臓の機能が失われてしまうため、最終的に透析治療を要することになります。 日本人の透析療法が必要になる原因の第1位です。自覚症状がないまま進行していきますので、早期発見のためには、定期的に腎臓の機能を検査する必要があります。血糖降下剤のSGLT2や降圧剤のアンジオテンシン変換酵素(ACE)阻害薬およびアンジオテンシンⅡ受容体拮抗薬は糖尿病腎症の進行を抑制するので、より選択的は治療を早期から行う必要があります。
糖尿病網膜症
糖尿病網膜症は、高血糖により、眼の網膜にある非常に細い血管がむしばまれていく合併症です。視野に煙のすすのような黒い影が見える、小さな虫が飛んでいるように見えるといった症状が出ることがあります。進行してしまうと失明に至ります。糖尿病網膜症で失明の原因として緑内障に次いで2番目に多いです。糖尿病網膜症は、自覚症状がないまま進行していきますので、早期発見と進行予防・治療のために、年に1回以上眼底検査を行うことが必要です。
糖尿病神経症
糖尿病神経障害は、高血糖により、手足の神経に異常をきたし、足の先や裏、手の指に痛みやしびれなどの感覚異常があらわれる合併症です。これらは、手袋や靴下で覆われる部分に、“左右対称”にあらわれる特徴があります。痛みの感覚も鈍くなり、足の怪我にも気付きにくくなります。足に合った靴を履く、靴に異物が入っていないかを日頃から確認するなどの対応が必要になります。小さな傷からの感染により、足の切断に及んでしまう患者さんもいらっしゃいます。自律神経障害が起こると立ちくらみや便秘・下痢、発汗異常・勃起障害(ED)を生じます。
糖尿病性大血管症・動脈硬化(心筋梗塞・脳梗塞、脳出血)
糖尿病は動脈硬化の原因となり、心臓病や脳卒中を引き起こします。特に、食後の高血糖が動脈硬化を進行させることが知られています。動脈硬化により血管が細くなるとその血管が栄養する臓器の障害を受けます。心臓であれば心筋梗塞、脳であれば、脳梗塞、脳出血を引き起こします。動脈硬化を抑えるためには、糖尿病に加え、高血圧、脂質異常症、肥満をしっかり管理することが大切です。これら4つの生活習慣病が合併すると、動脈硬化の進行が加速し、心臓病や脳卒中を起こす危険が一段と高まります。そのため、これら4つの生活習慣病は「死の四重奏」と呼ばれています。
治療について
過去1~2か月間の血糖の平均値を反映するHbA1cを治療の指標として、年齢・罹患期間・臓器障害・低血糖の危険性などを確認しながら個々に治療目標を設定します。
一般的には、HbA1cを7.0%未満にすることが目標です。このHbA1c 7.0%に対応する空腹時血糖値は130mg/dL、食後2時間値は180mg/dLとされています。
ただ、高齢者の方の場合は、厳格に血糖をコントロールすることが難しいだけでなく、返って低血糖のリスクになる場合もあるので、個々の患者さんに応じて血糖コントロールの目標値を設定する必要があります。

食事療法
目標体重に応じた適正な総エネルギーの設定
総エネルギー摂取量の目安は、目標体重によって決まります。目標体重は65歳未満の場合は[身長(m)]2×22、65歳以上の場合は[身長(m)]2×22~25となります。総エネルギー摂取量(kcal/日) の目安は、目標体重(kg)×25~30(労作量による)です。
例えば身長160cmの方の1日の摂取カロリーは、約1408~1689 kcal(=22×1.6×1.6×25~30)となります。
運動療法
運動には、インスリンの効きを良くする効果があります。さらに食事のすぐ後に運動を行えば、食後高血糖を抑制できます。有酸素運動とレジスタンス運動を組み合わせていきましょう。
有酸素運動(速歩・ジョギング・サイクリング・水泳など)は全力の60%くらいの力で週150分以上を目標に行いましょう。足にケガや病気がある方には、関節への負担が少ない水中運動もオススメです。
レジスタンス運動(マシーン・スクワット。腕立て伏せなど)は週2~3回行いましょう。
運動療法は肥満度・合併症・併発症によって注意が必要な場合がありますので、相談しながら実践しましょう。
インスリンやスルホニル尿素(SU)薬を用いている人は低血糖の注意が必要です。
他に運動制限・運動禁止が必要な場合として空腹時血糖値250mg/dL以上、尿ケトン体陽性、眼底出血、腎不全、重度心疾患、急性感染症、高度の自律神経障害があります。
薬物療法
上記だけでは、血糖コントロールが難しければ、薬物療法も併用します。
治療薬は以下の5つに分けられます。
- インスリンの効きを良くする薬剤
- インスリンの分泌を促す薬剤
- 食後高血糖を改善する薬剤
- ブドウ糖の排泄を促す薬剤
- 注射薬
なお薬物療法でも効果が乏しいとなれば、不足しているインスリンを体内へ補充していくインスリン注射が行われます。
以下のアルゴリズムに沿った治療を提供させて頂きます。

このアルゴリズムは、各治療薬の特徴に沿って作成されたものです。
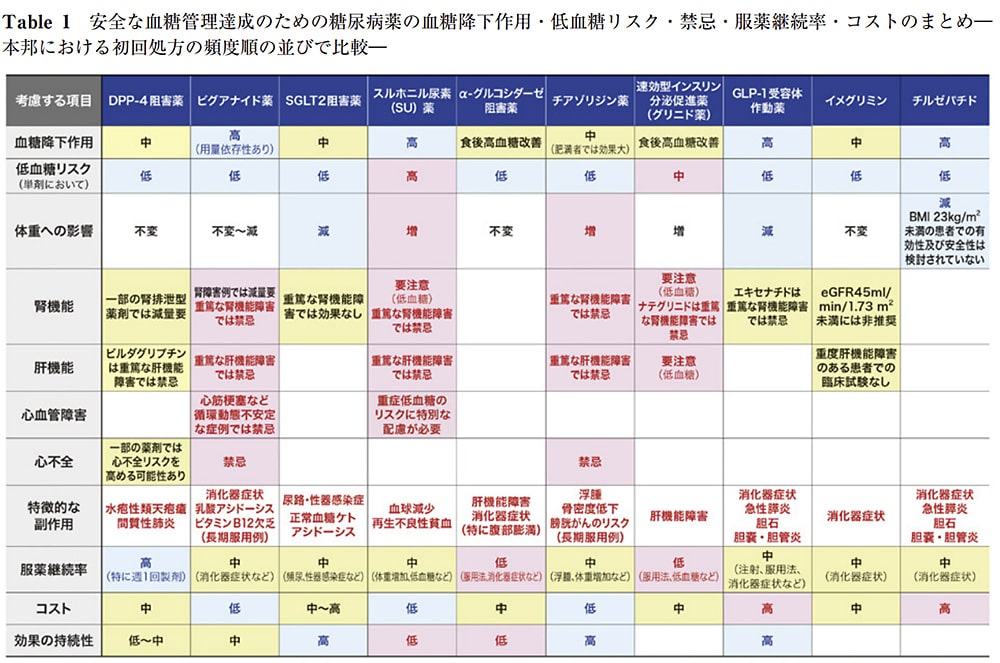
腎臓内でブドウ糖の再吸収を抑制させる薬などを利用することもあります。
なお薬物療法でも効果が乏しいとなれば、不足しているインスリンを体内へ補充していくインスリン注射が行われます。
インスリン製剤
インスリン療法は、その不足分を補充して血糖コントロールを行います。インスリン療法には絶対的適応と相対的適応があります。
- 絶対適応
- 1型糖尿病(食止め中でも持効型インスリンは中止してはいけません)
- 糖尿病昏睡・ケトアシドーシス
- 重症の感染症、肝障害、腎障害
- 妊娠(妊娠計画期、妊娠中、授乳中)
- 相対適応
- 高血糖による症状
- 空腹時血糖値 250mg/dL以上、随時血糖値 350mg/dL以上の著明な高血糖
- 尿ケトン体陽性
- 経口血糖降下薬で血糖コントロール不十分
超速効型、速効型、中間型、持効型の4つのタイプがあります。現在使用されているインスリン製剤は、糖尿病患者さんのインスリン分泌を健康な人のインスリン分泌に近づけるために、ヒトインスリンのアミノ酸配列に人工的な変更を加えたインスリンアナログ製剤(超速効型と持効型)を使用するのが一般的です。インスリンの分泌が枯渇した患者さんでは常に分泌されている基礎インスリンと食事ごとの血糖上昇に応じた追加のインスリンを適正に投与することで、健常人の方と同様の血糖変動パターンとなることを目標としています。